Острая боль в коленном суставе
Колено – это крупный и весьма сложный сустав. Поэтому боль в колене может служить симптомом великого множества заболеваний, сигнализировать о нарушениях во всем организме или просто быть следствием перегрузки. Следует отличать боль в колене, требующую незамедлительного вмешательства врача от, например, сосудистой боли, возникающей и проходящей бесследно. Попробуем разобраться в беспокоящих нас симптомах, выбрать правильную тактику образа жизни и понять — к какому врачу обращаться.
Причины возникновения боли
Боль и опухоль в колене всегда является признаком возникшего неблагополучия. Однако характер, локализация и интенсивность болевого синдрома могут быть разными. Эти показатели – важный диагностический признак для распознавания вида нарушения. Основными причинами неприятных ощущений в соединении могут быть травмы, перенагрузки (микротравмы) и заболевания различного происхождения.
Травмы
Травматизация суставов – распространенная причина, из-за которой возникает сильная и острая боль в колене. Последствия удара либо неудачного прыжка видны явно, но не всегда можно понять, какая часть соединения повреждена. Поэтому для выбора метода лечения важна правильная диагностика. Возможные варианты травматических повреждений коленного сустава:
- переломы надколенника, большеберцовой или бедренной костей почти всегда вызывают сильную боль, деформацию, неестественное положение или чрезмерную подвижность конечности. Такое поражение часто сопровождается травмами мягких тканей с кровоизлияниями в сустав, отеком, болью при движении конечностью;
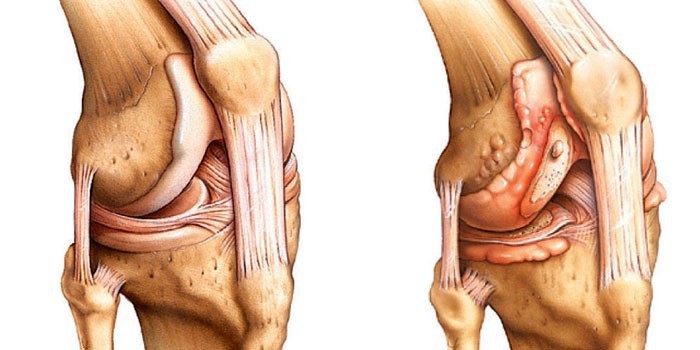
- при повреждении мениска сразу после травмы возникает сильная резкая боль в коленке, которая проходит через несколько секунд. Спустя несколько десятков минут, когда проходит состояние местного шока, неприятные ощущения в суставе становятся ноющими из-за поражения сосудов и распирающими – от синовита. Часто при разрыве хряща возникает блокада: оторванная часть мениска защемляется между костями, вызывает неподвижность соединения и резкую боль при любых движениях;
- разрыв или растяжение связок сопровождаются внезапной сильной болью, ощущением вывиха конечности и характерным треском из-за повреждения волокон. При сильной травме может появиться нестабильность сустава. В дальнейшем с присоединением гемартроза и отека ноющая боль в коленке становится ведущей.
Воспалительные заболевания
Воспалительный процесс в коленном суставе может быть острым или хроническим. Он бывает первичным (инфекционным, септическим, ревматоидным, обменным), посттравматическим, а также сопутствующим при дегенеративных заболеваниях соединений. Основные болезни коленных суставов воспалительного происхождения:
- артриты – общее название для группы воспалительных заболеваний различного происхождения, но с похожими симптомами (это остеоартрит, подагра, липоартрит, ревматоидный артрит). Характерным признаком являются боль в коленах, усиливающаяся от движений, увеличение сустава в размерах, повышение местной температуры, иногда покраснение;
- бурситы (поражение суставной или сухожильной капсулы) обычно сопровождаются ярко выраженной постоянной болью, независимой от движений. Возникают из-за перерастяжения капсулы гноем или жидкостью и воздействия на нервные окончания;
- тендиниты (воспаление связок и сухожилий) характеризуются отеком и неприятным ощущением в конкретной области. Оно усиливается при сгибании-разгибании коленей и сокращении мышц, связанных с затронутым воспалением сухожилием, и отдает в соседние мышцы голени и бедра;
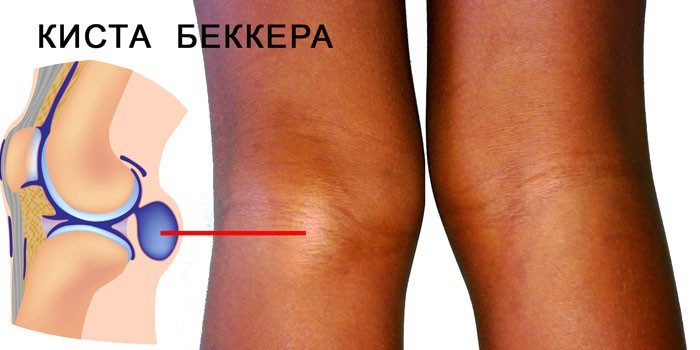
- киста Беккера (грыжа подколенной ямки) в своей активной стадии вызывает боль разной интенсивности в подколенной области. Она распространяется вдоль икроножной мышцы в подошву и мешает сгибать сустав.
Невоспалительные заболевания
При подобных дистрофических заболеваниях коленного сустава (хондропатии, менископатии, тендопатии), как правило, поражается только один из видов соединительной ткани – хрящ, мениск, сухожилия или связки. Этим патологиям сопутствует боль в коленках при ходьбе, сгибании-разгибании конечности, хруст в соединении, а также иногда непроизвольное подкашивание ноги при наступании на нее.
Дегенеративные заболевания
Такого рода необратимые разрушения суставных тканей, в частности хряща, обычно имеют длительный характер. Поэтому симптомы также формируются постепенно, постадийно, вовлекая в разрушительный процесс все большие области соединений.
Неприятные ощущения в коленях могут возникать при артрозе как коленного сустава, так и позвоночника. Основными причинами болевого синдрома в коленях являются:
- гонартроз (коленного сустава – КС) и коксартроз (тазобедренного сустава – ТБС). Сильный дискомфорт в самом начале возникает только после нагрузки и стихает в состоянии покоя. По мере прогрессирования он приобретает сначала периодический, а на последних стадиях постоянный характер. Формируется анкилоз либо ненормальная подвижность в соединении;
- если отдает боль в колени, но нет проблемы в самом соединении, нужно обследовать позвоночник на наличие корешковых поражений;
- невропатии в КС или ближайших структурах.
Сосудистые заболевания
Нарушение кровообращения в конечностях также может стать причиной неприятных ощущений в коленном суставе. Однако главным отличием болей сосудистого генеза от других патологий является то, что не страдает подвижность этого органа. Данное нарушение иногда возникает в подростковом возрасте при неравномерном росте костей и сосудов, но чаще всего проходит к 18–20 годам.
Такие проблемы иногда сопровождают людей всю жизнь. Они не всегда описываются как боль, им скорее подходит термин «крутит колени» при перемене погоды, простудных заболеваниях и физической нагрузке. Для сосудистых нарушений не характерна только боль в правом колене или боль в левом колене, а присутствует всегда симметричный характер ощущений.
Асептический некроз (или инфаркт) кости коленного сустава возникает при резком нарушении кровообращения. Отмирание части твердой ткани обычно происходит за несколько дней и сопровождается очень сильной, иногда нестерпимой болью.
Виды боли
Болевой синдром в коленном суставе возникает при поражении мягких и соединительных тканей. Это чаще всего происходит в результате травмы, ее осложнений или хронических заболеваний.
Дискомфорт становится ощутимым, когда избыток внутрисуставной, воспалительной жидкости или кровь при гемартрозе сдавливает нервные окончания соединения. При диагностике учитываются такие особенности болевого синдрома:
- внезапная боль в колене является явным признаком свежей травмы, блокады сустава при повреждении мениска, а также внедрения острого костного разрастания в мягкие ткани;
- ноющая боль в коленях говорит о хронических процессах в суставе: воспалении, начальной стадии артроза либо о проявлении метеозависимости при сосудистых нарушениях;
- боль в колене стреляющая встречается во время воспалительных процессов при затрагивании нервных окончаний, а также при развитой стадии артроза;
- сильная боль в колене характерна для защемления нерва, блокады при разрыве мениска и других острых травм данной части ноги, повреждения мягких тканей, переломов, острых воспалительных процессов и последних стадий остеоартроза;
- постоянная боль в коленном суставе чаще всего связана со спазмированием близлежащих мышц, фиброзом капсулы, реактивным синовитом и невропатиями;
- пульсирующая боль в колене возникает при острых воспалениях мягких тканей сустава, ревматоидном артрите на начальной стадии, при тромбофлебите и других сосудистых нарушениях;
- сильная, режущая боль в колене при попытках движения заставляет предполагать разрыв мениска и блокаду соединения либо защемление нерва, в том числе в области позвоночника;
- тянущая боль в колене может наблюдаться при большинстве патологий коленного сустава на разных стадиях развития.
Обследование при боли в колене
Заболеваний коленного сустава насчитывается великое множество: одни связаны с повреждениями связок, вторые – с деформацией хрящевых тканей, третьи – с дистрофическими изменениями самой кости или воспалительными процессами. Постановка правильного диагноза всегда начинается с опроса пациента и ручной пальпации. В зависимости от тех или иных признаков заболевания врач может назначить дополнительные методы обследования.
- Общий анализ крови (возможна анемия, лейкоцитоз, увеличение СОЭ при ревматоидном артрите, болезни Бехтерева);
- Биохимический анализ крови: увеличение мочевой кислоты при подагре;
- Микробиологическое исследование (например, соскоб из уретры на хламидии при подозрении на реактивный артрит);
- Рентгеновское исследование – один из основных методов обследования при болях в коленном суставе. Будут видны специфические изменения, характерные для конкретной патологии;
- Серологический анализ: ревматоидный фактор при ревматоидном артрите;
- Пункционная биопсия кости при подозрении на костный туберкулёз и остеомиелит: материал для посева получают с помощью аспирации гноя из кости или мягких тканей либо проводят биопсию кости;
- Пункция сустава: иглу вводят в суставную полость и забирают часть экссудата для исследования на предмет прозрачности, содержания белка и кровяных телец, проводят посев на микроорганизмы.
- Артроскопия – проводится как с диагностической, так и с лечебной целью, например, при травме мениска, крестообразных связок и др.
- Денситометрия – измерение плотности костной ткани при остеопорозе.
- Ультразвуковое исследование коленного сустава при подозрении на остеоартроз, травматические повреждения и заболевания менисков и др.
- Магнитно-резонансная томография и компьютерная томография (например, при подозрении на хондроматоз).
Лечение боли в колене
Нет единого универсального способа лечения всех болезней колена. Какое лечение необходимо в каждом конкретном случае – зависит от точного определения причины боли, потому что все перечисленные выше заболевания требуют разного подхода к своему лечению. Однако необходимо соблюдать некоторые правила при возникновении боли в колене.
- Снизить нагрузку до такой степени, чтобы не возникало неприятных ощущений. При острой боли полностью исключить нагрузку и наложить фиксирующую повязку, для того, чтобы обеспечить колену неподвижность.
- Ношение бандажа или повязки эластичным бинтом для стабилизации сустава.
- По рекомендации врача применение горячих компрессов для прогревания колена. Это выполняется для улучшения микроциркуляции тканей. Можно использовать разогревающие мази (например, финалгон).
- Применение противовоспалительных препаратов (парацетамол, ибупрофен).
- Тщательная разминка сустава перед бегом и другими тренировками с постепенным увеличением нагрузки, начиная с минимальных.
- Применение препаратов хондропротекторов.
Если, несмотря на все предпринятые меры, боль в колене не проходит, возможно, что травма колена оказалась более сложной, чем вам показалось в начале. В этом случае, следует обязательно обратиться к специалисту-травматологу. К врачу следует обратиться и в том случае, если боль возникла спонтанно, без всяких видимых причин, при сильной, постоянной и длительно сохраняющейся боли, видимой деформации сустава, покраснении колена, изменении цвета ноги ниже колена и нарушении чувствительности. Помните, что часто именно от своевременности начатого лечения зависит здоровье и подвижность вашего колена.
healthsovet.ru
Болезни, при которых возникает боль в коленном суставе

Боль в коленном суставе – это неприятные ощущения, с которыми многие сталкиваются при ходьбе, выполнении физических упражнений и даже в состоянии покоя.
Причиной дискомфорта могут стать травмы, в также следующие заболевания:
-
Гонартроз;
-
Менископатия;
-
Артриты;
-
Периартрит;
-
Тендинит коленного сустава;
-
Ревматоидный артрит;
-
Бурсит;
-
Подагра коленного сустава;
-
Болезнь Педжета;
-
Фибромиалгия;
-
Остеомиелит;
-
Киста Бейкера;
-
Болезнь Кёнига;
-
Болезнь Осгуда-Шляттера;
-
Инфекционные заболевания коленного сустава: болезнь Лайма, синдром Рейтера
Гонартроз
Представляет собой разрушение хрящевой ткани коленного сустава, в результате чего происходит его деформация и нарушение функций. От гонартроза чаще страдают женщины, чем мужчины. Его также называют артрозом коленного сустава.
В соответствии с причинами возникновения выделяют два вида заболевания. Фактором, способствующим развитию первичного или идиопатического гонартроза, является пожилой возраст пациента. Точные внешние причины в медицине не установлены. Этот вид заболевания является двусторонним, то есть поражает обе ноги. Второй вид гонартроза возникает вследствие травмы коленного сустава или как осложнение после инфекций. Он может развиться у пациента в любом возрасте и бывает, как односторонний, так и двусторонний.
Основными причинами развития гонартроза считаются переломы костей коленного сустава, артриты, опухоли костной ткани, артрозы и спондилиты.
Заболевание развивается постепенно и на первых стадиях практически не проявляется. Среди основных его симптомов – острая боль в коленном суставе после нахождения в состоянии покоя, изменения в походке. Постепенно во время движения дискомфорт проходит, но после длительного отдыха появляется вновь. При гонартрозе могут появляться остеофиты. Так называют разрастания костной ткани. В результате трения тканей хряща об эти образования воспаляется оболочка сустава. Кожа на этом месте краснее, появляется опухоль, у пациента поднимается температура.
Стадии гонартроза:
-
Деформация сустава практически незаметна. Периодически могут возникать легкие боли;
-
На этой стадии хорошо заметна деформация. Боль усиливаются, приступы становятся продолжительнее. Возможен хруст в коленном суставе;
-
Болезнь быстро прогрессирует. Теперь боль ощущается как во время движения, так и в состоянии покоя, изменяется походка.
По теме: Вся информация о гонартрозе!
Гонартроз диагностируется на основе рентгена и визуального осмотра коленного сустава. Рекомендуется выполнять массаж ног, чтобы улучшить кровообращение. Это позволит уменьшить боль. С этой же целью используются венотоники и сосудорегулирующие средства. Избавиться от боли помогают анальгетики. На хрящевую ткань воздействуют хондропротекторы. На третьей стадии развития заболевания может потребоваться хирургическое вмешательство. Эндопротезирование позволяет заменить коленный сустав, полностью восстановив все его функции. С помощью артроскопии можно замедлить развитие гонартроза.
Менископатия

В коленном суставе есть две особые хрящевые прокладки, которые облегчают нагрузку на сустав во время совершения активных движений. Они называются менисками. Медиальный или внутренний мениск повреждается реже, чем латеральный, известный как наружный. Такая травма может возникнуть у человека вне зависимости от возраста и рода деятельности. Развитию менископатии способствуют прыжки, приседания, катание на лыжах. В группе риска находятся те, кто страдает подагрой или артритом, сахарным диабетом, имеет слабые связки или лишний вес, увеличивающий нагрузку на суставы.
Главный симптом при повреждении мениска – щелчок в коленном суставе, а затем острая боль. Чем моложе человек, тем острее он её чувствует. У лиц пожилого возраста хрящи недостаточно насыщены влагой, поэтому ощущения слабее. При появлении сильной боли пациент прекращает движения. Постепенно дискомфорт проходит, и тогда вновь человек может с трудом ходить. На следующий день колено опухает, но это защитная реакция, направленная на восстановление защемленного мениска после травмы. В противном случае болезнь приобретает хронический характер. Продолжительность приступа боли составляет несколько недель. За это время отек проходит. При отсутствии необходимого лечения менископатия периодически проявляется приступами сильной боли и в итоге может привести к артрозу.
Наиболее достоверным методом диагностики в этом случае является магнитно-резонансная томография. В ходе нее определяется характер и степень повреждения мениска. Если он полностью оторван, необходима операция. Хирург удаляет полностью мениск или его часть. Терапевтические методы эффективны при защемлении или надрыве. Восстановить функции коленного сустава в этом случае можно за несколько сеансов у травматолога или мануального терапевта. Отек позволяют снять кортикостероиды и нестероидные противовоспалительные препараты. Но прежде всего следует устранить причину опухоли.
Артриты
Артриты считаются наиболее распространенной формой заболевания коленного сустава. Она предполагает поражение синовиальной оболочки, капсул, хрящей. При отсутствии лечения этого заболевания пациент может утратить работоспособность, потерять возможность ходить и активно двигаться.
Артрит бывает следующих видов:
-
ревматоидный – факторы, способствующие его развитию, неизвестны;
-
посттравматический – является следствием растяжений, ушибов, разрывов, повреждений мениски;
-
реактивный – причиной его появления считается пищевое отравление, инфицирование тканей;
-
деформирующий – возникает при нарушении кровообращения;
-
подагрический – вызван сбоями в обмене веществ в организме, отложениями урата натрия.
Кроме того, артрит бывает первичный, когда он возникает в результате травмы и развития на её фоне инфекции, или вторичный, когда воспаление происходит в других тканях, а в коленный сустав попадает с лимфой или кровью.
Развитию заболевания способствует избыточный вес, увеличивающий нагрузку на суставы, и пожилой возраст, так как со временем хрящевая и костная ткань изнашивается. Значительная физическая нагрузка, частое поднятие тяжестей, иммунодефицит также приводят к артриту.
Приступы заболевания сопровождаются неприятными ощущениями в коленном суставе, покраснениями, отеком. Они становятся продолжительнее и болезненнее по мере развития артрита. При образовании гноя у пациента поднимается температура.
По теме: Вся информация об артрите!
Лечение подразумевает меры, направленные на устранение отечности, дискомфорта, восстановление функций коленного сустава, предотвращение новых приступов. Избавление от боли осуществляется с помощью нестероидных противовоспалительных средств и анальгетиков. Эффективны согревающие и отвлекающие мази, а также общеукрепляющие препараты. В период ремиссии назначаются методы физиотерапии, массаж и лечебная гимнастика.
Если консервативное лечение не даёт необходимых результатов, осуществляется хирургическое вмешательство. Народные средства могут использоваться после консультации со специалистом при совмещении с медикаментами, назначенными врачом.
Периартрит

Это заболевание затрагивает околосуставные ткани: мышцы, связки, сухожилия, капсулу сустава. Периартриту в большей степени подвержены места, на которые приходится значительная нагрузка при движении, в том числе и коленный сустав.
Причиной его развития становятся хронические заболевания, частое переохлаждение организма, проблемы в работе эндокринной системы, периферийных сосудов. Посттравматический периартрит появляется в результате повреждений суставов.
Для этого заболевания характерна ноющая боль в области коленного сустава, образование отека. При осмотре врач может выявить наличие узелков и небольших уплотнений. При надавливании на них пациент испытывает ощутимую боль. При ходьбе возникает дискомфорт в коленном суставе.
Во время лечения рекомендуется ограничить движение и чаще находиться в состоянии покоя. Снять воспаление и уменьшить боль позволяют нестероидные средства, например, диклофенак. При периартрите проводится физиотерапия. Наиболее распространено воздействие холодом – локальной криотерапии, инфракрасной лазерной терапии, используется наложение парафино-озокеритовых аппликаций. Оно необходимо для улучшения состояния околосуставных тканей.
Женщины старшего возраста часто страдают от особой формы этого заболевания – периартрита сумки гусиной лапки. Он предполагает воспаление коленных сухожилий с внутренней стороны. Отека, деформации сустава при этом не возникает. Боль ощущается лишь при передвижении по неровным поверхностях, при ношении обуви на высоком каблуке. Если заболевание диагностировано вовремя, то на ранних стадиях развития его можно вылечить быстро. Для этого необходимо проводить физиопроцедуры, вести приём назначенных врачом препаратов.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Тендинит коленного сустава
Заключается в воспалении ткани сухожилия в области её прикрепления к кости или в районе мышечно-сухожильного перехода. Это заболевание известно под названием «колено прыгуна». Во многом это связано с тем, что причиной тендинит становятся занятия такими видами спорта, как баскетбол, велоспорт, волейбол. Спортсмены, люди старшего возраста, подростки и дети – вот кто наиболее подвержен заболеванию. Оно поражает связку надколенника, отвечающую за осуществление сгибательного и разгибательного движения. Тендинит может появляться только на одной ноге или на обеих сразу и бывает двух видов: тендобурсит и тендовагинит. В первом случае воспаляется сухожильная сумка, а во втором – сухожильное влагалище.
Причинами развития тендинита являются:
-
другие заболевания (подагра, ревматоидный полиартрит);
-
травмы, растяжения, ушибы;
-
неудобная обувь;
-
дисбаланс мышц;
-
слабый иммунитет;
-
постоянные физические нагрузки;
-
грибковые инфекции, паразиты.
При тендините боль часто появляется при смене погоды. Коленный сустав опухает, наблюдается ограничение его подвижности, а при движении – поскрипывание. Приступы боли провоцируют активные движения. На поздних стадиях развития тендинита может произойти разрыв связки надколенника.
В ходе рентгена заболевание выявляется тогда, когда причиной его возникновения является отложение солей, бурсит или артрит. Лабораторные исследования в диагностике эффективны, когда тендинит возникает как осложнение после инфекции. Подробную информацию о деформации сухожилий позволяют получить различные виды томографий.
На первых стадиях заболевания можно обойтись консервативными методами лечения. Следует ограничить двигательную активность. В некоторых случаях требуется иммобилизация коленного сустава, поэтому используют гипс или лангетку. Врач назначает лекарственные препараты (нестероидные, противовоспалительные) и физиопроцедуры. В критических ситуациях необходимы инъекции кортикостероидов и антибиотиков. Из физиотерапии чаще применяется магнитная, ионофорез и электрофорез. Хирургическим путем производится удаление дегенеративных тканей на последних стадиях тендинита. При скоплении гноя в области коленного сустава осуществляется вскрытие и его откачивание. Медикаментозное лечение можно для получения лучшего результата совмещать с использованием средств народной медицины. Под наблюдением тренера рекомендуется также выполнять физические упражнения. После выздоровления можно перейти к обычным занятиям спортом. Положительное влияние на состояние коленного сустава при тендините оказывает йога.
Ревматоидный артрит

Ревматоидный артрит обозначает заболевание, имеющее системный характер, и проявляется в форме воспалений соединительной ткани. Точные причины его появления не известны. Существует генетическая предрасположенность к ревматоидному артриту. В момент ослабления иммунитета заболевание начинает активно развиваться. Им страдают как мужчины, так и женщины в любом возрасте. Оно поражает соединительную ткань в области суставов, на которые приходится значительная нагрузка, в том числе и коленный. Отсутствие своевременной диагностики и лечения ревматоидного артрита в большинстве случаев приводит к инвалидности и даже летальному исходу. Смерть наступает от инфекционных осложнений и почечной недостаточности.
Существуют факторы, которые способствуют развитию ревматоидного артрита. Это постоянное эмоциональное напряжение, частое переохлаждение организма.
В соответствии с симптомами выделяют следующие стадии развития ревматоидного артрита:
-
Возникает отек и припухлость коленного сустава. Пациент испытывает боль. Возможно повышение температуры тела;
-
Воспаленные клетки активно делятся. Это становится причиной уплотнения синовиальной оболочки;
-
На последней стадии поражается костная и хрящевая ткань. Коленный сустав деформируется и не выполняет свои функции. Приступы боли становятся сильнее и продолжительнее.
Ревматоидный артрит развивается медленно. Первое время может проявляться только в форме скованности в коленном суставе после пребывания в состоянии покоя долгое время, например, утром при пробуждении. Боль возникает ночью и при резкой смене погоды.
По теме: Вся информация о ревматоидном артрите!
Диагностируется заболевание на основе биохимического анализа крови, рентгена и выраженных внешне симптомов: покраснении кожи, отеке, деформации сустава, боли в нем. Если артрит вызван инфекцией, то назначаются антибактериальные препараты. Снять боль в суставе и воспаление помогают кортикостероиды и нестероидные противовоспалительные средства. Необходимо также заниматься лечебной гимнастикой и регулярно делать массаж.
Бурсит
Воспаление, которое происходит внутри синовиальной сумки, в медицине получило название бурсит. Его причиной становится накопление экссудата, то есть жидкости, содержащей опасные микроорганизмы. Бурсит возникает в результате травмы коленного сустава, значительных физических нагрузок на него или как осложнение инфекционного заболевания. Артрит или подагра также способствуют его развитию.
Бурсит можно определить по скованности движений, болям в области коленного сустава. Воспаление особенно заметно после надавливающих движений на кожу. Пациент испытывает слабость, недомогание, может потерять аппетит. Если причиной бурсита стало инфекционное заболевание, поднимается температура тела. Его важное отличие от артрита – сохранение способности совершать сгибательно-разгибательные движения.
В ходе диагностики врач изучает симптомы заболевания, осматривает коленный сустав. Для точного определения характера скопившейся жидкости проводится пункция. На первых стадиях развития бурсита с ним можно справиться с помощью компрессов, обертываний. Пациент должен соблюдать постельный режим. При хроническом бурсите делается прокол для удаления скопившейся внутри сумки жидкости, а затем промывание полости.
По теме: Вся информация о бурсите!
Подагра коленного сустава

Это хроническое заболевание связано с отложениями моноурата натрия, что провоцирует приступы острой боли в коленном суставе. Подагра чаще встречается у мужчин, чем у женщин. Причинами её развития считается нарушение мочевого обмена, в результате чего в крови повышается уровень мочевой кислоты. К этому приводит употребление в чрезмерных количествах продуктов, содержащих пурины. К ним относятся мясо и рыба. Способствует развитию заболевания и злоупотребление алкоголем.
Проявляется подагра в форме резких болей в коленном суставе и покраснении кожи в этой области. В мягких тканях образуются плотные узелки – тофусы. Они представляют собой скопления мочевой кислоты. Иногда тофусы разрываются, и она выходит наружу. Приступы боли при подагре могут продолжаться несколько дней или даже неделю.
Определить подагру можно по высокому содержанию мочевой кислоте в крови. Для этого делается биохимический анализ. Также в рамках диагностики проводится рентгенография. Чтобы справиться с приступом подагры, следует соблюдать диету, меньше двигаться. Пациенту должен быть обеспечен эмоциональный и физический покой. Диета сочетается с медикаментозной терапией.
По теме: Вся информация о подагре!
Болезнь Педжета
Нарушение процессов формирования костной ткани приводит к деформации скелета, хрупкости костей. В медицине это явление называется болезнью Педжета. Она поражает трубчатые кости ног и может стать причиной боли в коленном суставе. У мужчин болезнь Педжета выявляется чаще, чем у женщин. Возникает она обычно у людей в пожилом возрасте.
Определить наличие этого заболевания сложно, так как оно может не сопровождаться никакими симптомами. В некоторых случаях пациенты могут ощущать боль по ночам, а на месте пораженной кости чувствуется тепло. Диагностика болезни Педжета осуществляется с помощью биохимического анализа крови, который показывает повышенное содержание фосфатазы, биопсии и рентгена.
Ослабить боль можно с помощью нестероидных противовоспалительных препаратов. В основном лечение направлено на предотвращение осложнений болезни Педжета: увеличение прочности костей, снижения их хрупкости. Это возможно благодаря приему бифосфонатов и препаратов, служащих источником кальция. Регулярно следует сдавать анализы и наблюдаться у врача. В запущенных случаях проводится реабилитация в клинике. При болезни Педжета стоит соблюдать диету, проводить занятия физкультурой под наблюдением специалиста и избегать падений и травм. Из-за хрупкости костей велика вероятность переломов.
Фибромиалгия

Это заболевание встречается как минимум у 5% населения. Фибромиалгия выражается в форме симметричной мышечно-скелетной боли, часто появляющейся в области коленного сустава. Причины её возникновения изучены плохо, но известно, что дискомфорт не вызван воспалительными процессами.
Основные жалобы у пациентов, кроме мышечно-скелетной боли, — плохой сон, утомляемость, упадок сил, кишечные расстройства, судороги и спазмы, онемение и утренняя скованность. Общность симптомов часто становится причиной неправильного диагноза. Фибромиалгия может быть спутана с депрессией.
Причиной заболевания считается стресс, эмоциональное напряжение, ускоренный обмен серотонина, физические травмы. Диагностика фибромиалгии осуществляется различными методами и подбирается врачом индивидуально. Нередко наличие заболевания определяют даже путем исключения наличия других недугов.
Лечение осуществляется медикаментозными и немедикаментозными методами. Пациенту в большинстве случаев обязательно назначаются антидепрессанты, болеутоляющие. Рекомендуется избегать стрессовых ситуаций, заниматься спортом, соблюдать диету, проводить сеансы массажа.
Остеомиелит
Диагноз «остеомиелит» ставится в случае развития у пациента гнойно-некротического процесса кости и мягких тканей вокруг нее. Вызваны они особыми бактериями, которые производят гной. Возбудители инфекции проникают различными путями: эндогенно — через кровь, распространяясь от очага воспаления, экзогенно — в результате лечения переломов, пломбирования зубов. Остеомиелит может быть вызван травмой или золотистым стафилококком.
Выделяют 2 основных вида заболевания: гематогенный и травматический. В первом случае остеомиелит долгое время не проявляется внешне. Однако пациент может испытывать недомогание, слабость. Затем происходит резкое повышение температуры тела и появляется острая боль. Воспалительный процесс протекает очень быстро. Возможен сепсис, приводящий к смерти больного. Травматический остеомиелит развивается, когда лечение было начато слишком поздно. Приступы боли в этом случае чередуются с состоянием покоя.
Лечение остеомиелита осуществляется медикаментозно с помощью антибиотиков и хирургически. В ходе операции осуществляется удаление гноя, омертвевших клеток ткани.
По теме: Вся информация о остеомиелите!
Киста Бейкера
В медицине под кистой Бейкера понимается коленная или подколенная грыжа. Её размер может варьироваться, но редко превышает несколько сантиметров. Чаще всего встречается у людей после 30 лет и у детей в возрасте 3-7 лет. Киста Бейкера образуется вследствие повреждения колена. Также её появлению способствуют такие заболевания, как артрит и остеоартроз.
Из-за небольшого размера киста Бейкера иногда может быть не выявлена даже врачом. У пациента она не вызывает беспокойств, изменений в его самочувствии не наблюдается. Могут возникать боли в области колена, припухлость, неприятные ощущения при совершении сгибательно-разгибательных движений. В некоторых случаях киста со временем проходит сама.
При наличии сильных болей производится аспирация. Она также необходима, если киста имеет большие размеры. Хорошо помогают облегчить боль нестероидные препараты, но принимать их можно только под наблюдением врача. Снять воспаление позволяет наложение компрессов, выполнение физических упражнений, направленных на укрепление колена.
Болезнь Кёнига

Это заболевание часто называют рассекающим остеохондрозом. Участок хряща может отделяться по кости и свободно перемещаться в коленном суставе. Это затрудняет движение и вызывает боль. Называется такое явление болезнью Кёнига. Чаще всего она возникает именно в коленном суставе. Выделяют взрослую форму заболевания, которая лечится сложнее, и детскую. В ходе развития болезнь Кёнига проходит 4 стадии.
К её симптомам относят тупую боль, в суставе скапливается синовиальная жидкость. Неприятные ощущения сильнее всего чувствуются при движении. Отделение хряща обнажает кость, что сопровождается воспалением, которое проявляется отеком. Наиболее информативным признан лучевой метод диагностики при болезни Кёнига.
На начальных этапах справиться с ней можно при помощи консервативных методов лечения. Для пожилых пациентов, а также на поздних стадиях обычно требуется хирургическое вмешательство. Пациенту необходим физический и эмоциональный покой.
Болезнь Осгуда-Шляттера
Это заболевание проявляется в форме образования болезненной шишки в районе коленной чашечки. Страдают им дети и подростки. Высокий риск развития болезни Осгуда-Шляттера у тех, кто занимается спортом, например, баскетболом, фигурным катанием, балетом. Чаще всего проблемы с коленной чашечкой возникают у мальчиков. Врачи связывают это с тем, что они подвержены более серьезным физическим нагрузкам, чем девочки.
Основные симптомы заболевания – это отек в области колена, припухлость, резкие боли придвижении: беге, прыжках. На ощупь заметна бугристость. Болезнь Осгуда-Шляттера поражает, как правило, только колено одной ноги.
Она проходит сама с возрастом. Но в некоторых случаях требуется проведение физиотерапии или медикаментозное лечение, которое подразумевает приём обезболивающих. Самостоятельно можно делать холодные компрессы. Необходимо использовать надколенник при совершении физических упражнений. Лечебная гимнастика помогает укрепить сухожилия, но проводиться она должна под наблюдением врача.
Инфекционные заболевания коленного сустава: болезнь Лайма, синдром Рейтера

Болезнь Лайма развивается после укуса инфицированного клеща. Она приобретает хронический и рецидивирующий характер по мере того, как возбудители размножаются в организме. Диагностировать заболевание можно на основе биохимического анализа крови.
При болезни Лайма пациент испытывает боли в мышцах и сухожилиях. Чаще всего она поражает именно коленные суставы. Возможна аритмия, головные боли, депрессия, слабость. При диагностике болезнь Лайма легко спутать с другим заболеванием, поэтому при первых подозрениях следует обратиться к врачу, чтобы он подтвердил наличие инфекции и назначил антибиотики.
Синдромом Рейтера называют воспаление мочеполового тракта, глаз и суставов, в том числе и коленных. При мочеиспускании пациенты ощущают зуд, резь и жжение. В коленных суставах ощущается сильная боль, при этом поражение обычно имеет ассиметричный характер. Кожа в области колена приобретает красноватый оттенок, образуется отек. Заболевание может иметь как острую, так и хроническую форму. Причиной его становится мочеполовая или кишечная инфекция. После диагностики проводится лечение нестероидными противовоспалительными препаратами.
Автор статьи: Муравицкий Игорь Валерьевич, врач-ревматолог
www.ayzdorov.ru
Боль в коленном суставе
Самым уязвимым суставом организма человека является коленный, который легко травмировать и временно вывести из строя. Этот элемент чаще остальных подвержен травмам, воспалительным процессам, нарушенному водному обмену. Повышенные нагрузки и возрастные изменения тоже приводят к дисфункции и болям колена. Страдает не только коленная чашечка, но близлежащие связки, хрящи, сухожилия. Любые патологические процессы этой структуры сопровождаются острым болевым синдромом, нарушенной подвижностью нижних конечностей.
Боль в колене сбоку с внутренней стороны
Если очагом патологии является внутренняя поверхность коленного сустава, известно шесть распространенных причин преобладающей боли и дискомфорта. Характер зависит от причины повреждения, возраста пациента и состояния соединительной ткани. Когда болит колено сбоку с внутренней стороны, вот какие диагнозы и патологические процессы предполагают дипломированные специалисты:
- аневризма подколенной артерии;
- киста Бейкера;
- в подколенной ямке воспалительный процесс лимфатических узлов;
- гонартрит;
- аваскулярный остеонекроз;
- тендинит.
Боль в колене при сгибании
Некоторые пациенты вполне комфортно чувствуют себя в состоянии покоя, поскольку жалобы на перемены в общем самочувствии полностью отсутствуют. Стоит только сгибать сустав, сразу же болят, ноют колени. Такое состояние нормальным уже не назовешь, мало того, необходимо срочно реагировать на столь тревожную симптоматику. Если болит колено при сгибании и разгибании, не исключено, что в организме развивается артроз или артрит. Болезнь преобладает в активной фазе, поэтому ее еще можно вылечить консервативно. Однако имеются исключения из правил.
Болезнь Кенига требует срочной госпитализации пациента с последующим проведением операции. Дело в том, что в организме преобладает расслоение коленного сустава на мелкие сегменты, после чего колено сильно болит при сгибании и последующим выпрямлением. Другие причины, почему болят колени, представлены ниже. Это может быть симптом следующего заболевания:
- бурсит колена;
- подагра;
- болезнь Осгуда-Шлаттера.
Боль в колене при ходьбе
Ели неприятные ощущения настигают во время движения, это тоже ненормально. Когда болит колено при ходьбе, это признак чрезмерных нагрузок, которые пациент прикладывает к мышечным структурам, соединительным тканям на протяжении дня. Такой перегруз приводит к изнашиванию суставов, коленные структуры болят первыми. Врач рекомендует контролировать свою физическую активность, иначе развиваются следующие диагнозы:
- рассекающий остеохондрит;
- травмирование мениска;
- дистрофические изменения сустава на фоне прогрессирующего артроза;
- киста Бейкера;
- остеомиелит;
- инфекционный артрит;
- септический бурсит.

Ноющая боль в колене
Если женщина испытывает тянущие ощущения в коленке, не исключено, что это классическое воспаление или растяжение связки, сухожилия. Проблема не глобальная, но требует своевременного обращения к врачу. Особенно часто напоминает о себе при ходьбе по лестнице, когда к коленному суставу каждый раз прикладывается иная нагрузка. При таких обстоятельствах ноющая боль колена в скором времени проходит, но для этого потребуются согревающие компрессы. Если дело обстоит серьезней, то положительная динамика после таких манипуляций отсутствует. Не исключены следующие патологии:
- травмы;
- дегенеративные нарушения хрящей, суставных тканей.
Резкая боль в колене
Если пациент меняет позицию и чувствует резкий прострел коленном сустава, это тревожный знак, что в чашечке преобладает недостаточное или избыточное количество жидкости. Такая проблема считается следствием воспалительных процессов или инфекционных заболеваний. Если не лечиться, число приступов резко возрастает, человек частично теряет ход, душевное спокойствие. Резкая боль колена с участившимися приступами свидетельствует о следующих заболеваниях организма:
- Бурсит. Болезнь сопровождается невозможностью движения колена, гиперемией очага патологии.
- Мениск. Дополняется полной блокадой сустава, отсутствием подвижности коленной чашечки, сильно болит.
- Суставная мышь. При этом диагнозе часть суставных тканей отмирает, длительное время не проявляется симптоматика.
- Подвывих или вывих пателлы. Острая боль в колене может быть врожденной, либо развивается под воздействием провоцирующих факторов.
- Артрит, ревматоидный артрит.
Болят колени после бега
Такая болезнь коленного сустава чаще формируется у спортсменов, которые привыкли жить на максимуме. Повышенная физическая нагрузка приводит к изнашиванию хрящей и соединительной ткани. Сначала человека беспокоит боль в колене после бега, но потом такие неприятные ощущения не покидают даже при состоянии покоя. На первых парах можно делать компрессы, но в осложненных случаях не помогают даже противовоспалительные и обезболивающие мази. Если болит коленный сустав, это проблема хронического характера, т.е. окончательно от нее избавиться уже не получится.
Почему болят колени
Врач каждому пациенту объясняет этиологию патологического процесса, рекомендует своевременно заботиться о профилактике, не носить тяжести и не перегружать больные места организма. В противном случае больной состоит на диспансерном учет, медикаментозными и народными методами поддерживает общее состояние на удовлетворительном уровне. Самые часто диагностированные причины боли в коленке таковы:
- травмы кости, ушибы мягких тканей, растяжение мышцы;
- физические перегрузки;
- дегенеративные нарушения соединительной ткани;
- возрастные изменения суставов;
- плохая наследственность.
Лечение коленного сустава
Сначала требуется определить, где болит – спереди или сзади, после этого пройти диагностику. УЗИ или рентгеноскопия покажут очаг патологии, его специфику и особенности. Пациенты часто спрашивают, если болит колено, как лечить? Методов много, они включают рецепты альтернативной медицины и применение нестероидных противовоспалительных препаратов. Для обоих случаев без консультации специалиста терапию не начинать.
Как лечить коленный сустав в домашних условиях
Если ночью в колене начало стрелять, болеть, утром нужно обратиться к врачу. Он рекомендует обезболивающие препараты перорального применения и нестероидные противовоспалительные средства в виде гелей и мазей. Дополнительно требуется избавиться от гормона стресса, поправить свое эмоциональное здоровье. Лечение коленного сустава в домашних условиях предусматривает прогулки на свежем воздухе, умеренные нагрузки, приседания и регулярное посещение бассейна. Только комплексный подход, своевременно вошедший в жизнь пациента, обеспечит долгосрочный период ремиссии.

Народные средства при болях в коленях
Если появилась ломота, дискомфорт, и приседания во время утренней зарядки даются все сложнее и сложнее, есть эффективные народные средства при болях в коленях. Перед их привлечением целесообразно пройти тест на аллергическую реакцию к растительным компонентам. Если такова отсутствует, вот хорошие рецепты на все случаи жизни:
- Спереди и сзади обернуть колено листом лопуха или подорожника, примотать бинтом. Оставить компресс на ночь, и утром уже ничего не болит. Средство можно применять даже ребенку. По такому же принципу можно использовать репчатый лук, разделенный на лепестки.
- Если болят коленные суставы, и приседания с ходьбой вызывают панический страх, можно использовать барсучий или свиной жир. Необходимо натереть колено, особенно сзади, примотать бинтом и не снимать всю ночь. Утром уже не болит.
- Врачи рекомендуют для согревающих компрессов использовать желтую глину.
sovets.net
1. Артроз коленного сустава — гонартроз
Из числа обратившихся по поводу болей в коленях больные гонартрозом составляют примерно 30 — 40 %. Артроз коленного сустава (гонартроз) чаще всего поражает людей старше 40 лет. Может поражаться как один, так и оба коленных сустава.
Заболевание развивается постепенно, на протяжении нескольких месяцев или лет. Сначала боли в колене выражены очень слабо и возникают только после долгой ходьбы. Со временем болевые ощущения усиливаются, боли беспокоят заболевшего человека даже при ходьбе на незначительные расстояния. Но особенно трудно больным дается подъем со стула или вставание с корточек, а также спуск и подъем по лестнице. Зато в покое колено почти не болит, и ночью больной гонартрозом от боли почти не просыпается. Исключение из этого правила случается, если человек накануне слишком много ходил и таким образом перегрузил свое больное колено.
На следующей стадии гонартроза к болевым ощущениям присоединяются хруст в колене при ходьбе и деформация сустава. Все проявления гонартроза (боль, хруст и деформация сустава) имеют тенденцию с годами усугубляться.
Подробнее Рѕ гонартрозе »
2. Повреждения менисков — менископатия
Повреждения менисков (менископатии) встречаются очень часто — примерно 30—40 % от числа обратившихся по поводу болей в коленях. Повреждение менисков колена случается у людей любого возраста, как молодых, так и пожилых. Мужчины и женщины болеют одинаково часто. Как правило, повреждается один коленный сустав.
По сути, повреждение менисков — это травма, хотя в большинстве случаев она возникает вроде бы на ровном месте. И в отличие от гонартроза заболевание развивается быстро, неожиданно — чаще всего после неудачного движения при ходьбе, беге, катании на горных лыжах или прыжке.
В момент повреждения человек обычно слышит хруст в колене и ощущает острую боль в суставе, которая лишает пострадавшего возможности двигаться, возможности сделать хотя бы шаг. Иногда через 10—15 минут острая боль слегка ослабевает, человек может двигаться. Но на следующий день или через день болевые ощущения могут вновь усилиться, а колено может опухнуть. В это время очень часто проявляется характерный отличительный признак защемления мениска — прокалывание в колено при ходьбе, ощущение, что в коленку вбили гвоздь, либо ощущение, что коленка при ходьбе вот-вот подломится.
Острый период болезни чаще всего продолжается 2—3 недели, потом пострадавшему становится полегче. Без правильного лечения болезнь может продолжаться годами — боли то стихают, то, после каких-то провоцирующих обстоятельств, появляются вновь (обострения обычно происходят после сильной нагрузки, приседаний или после неудачных движений, после того, как человек споткнулся либо оступился). К счастью, по сравнению с гонартрозом, при менископатии редко происходит деформация костей коленного сустава, если только повреждение мениска не спровоцирует развитие артроза колена. А такое, надо заметить, случается довольно часто.
Подробнее Рѕ повреждении менисков »
Новинка! Видео: Боли в коленях, их причины и лечение.
Артроз коленного сустава, артрит, повреждение менисков и др.
3. Артриты — воспаления суставов
Артриты — от 5 до 10 % от числа обратившихся по поводу болей в коленях. Артритами болеют люди любого возраста, но чаще всего начало заболевания приходится на молодые годы. При артритах может воспаляться как одно, так и оба колена.
Коленные суставы являются наиболее уязвимыми суставами человеческого организма. Помимо артроза и менископатии, коленные суставы могут поражаться любым из артритов — реактивным и ревматоидным артритом, псориатическим артритом, подагрой, болезнью Бехтерева и суставным ревматизмом.
Характерная особенность артритического воспаления коленного сустава — быстрое начало (за 1—3 дня), с явным отеком и опуханием колена, а также усиление болей в воспаленном суставе в ночное время (примерно в 3—4 часа ночи). Иными словами, ночью, в покое, боль может быть сильнее, чем при ходьбе. При артрозе и менископатии, как вы помните, в ночное время боли, наоборот, уменьшаются.
Надо заметить, что при артрозе и менископатии тоже иногда случаются ночные боли, но они возникают только при движении, попытке встать среди ночи или при повороте в постели с боку на бок, а иногда при неудобном положении больной конечности во время сна. Человек, болеющий артрозом или менископатией, вернувшись в состояние покоя или сменив неудобное положение, может легко избавиться от таких болевых ощущений. От боли, вызванной артритом, так легко отделаться нам не удастся. «Артритные» боли обычно не сильно зависят от движения и от удобного или неудобного положения больного сустава. Их редко удается прогнать, удобно устроившись в постели. Воспалительные боли как бы «живут своей жизнью» и порой не реагируют ни на положение сустава, ни на тепло или холод. Чаще всего их удается уменьшить только приемом противовоспалительных препаратов. Кроме того, практически любой артрит приводит к воспалению не одного, а сразу нескольких суставов: помимо коленей воспаляются и опухают в любом сочетании суставы пальцев на руках или ногах, локтевые суставы, голеностопные суставы и пяточные сухожилия.
4. Артроз тазобедренного сустава — коксартроз
Артроз тазобедренного сустава (коксартроз) — примерно 3 — 7 % от числа обратившихся по поводу болей в коленях. Как мы уже говорили в предыдущей части, диагноз «гонартроз» нередко ошибочно ставят при «отраженных» болях, часто возникающих при коксартрозе и идущих от тазобедренного сустава в колено.
Но эти состояния весьма просто дифференцировать — при артрозе тазобедренного сустава подвижность колена ничуть не уменьшается, колено легко и безболезненно сгибается и разгибается. Зато резко снижается способность человека, болеющего коксартрозом, вращать ногу «от бедра», развести ноги в стороны. Человек, болеющий гонартрозом, напротив, легко вращает ногу от бедра и легко разводит ноги в стороны. Но с трудом сгибает колено и с болью присаживается на корточки.
5. Боли, вызванные нарушением кровообращения
Боли, вызванные нарушением кровообращения (сосудистые боли в коленях) — примерно 5—10 % от числа обратившихся по поводу болей в коленях. Эти боли, возникающие из-за ухудшения кровообращения коленных суставов, знакомы многим людям. Обычно они начинаются в подростковом возрасте, в период активного роста, поскольку развитие сосудов у быстрорастущих подростков часто не поспевает за ускоренным ростом костей.
Однажды возникнув, сосудистые боли в коленях могут сопровождать человека практически всю жизнь. Но интенсивность их после 18—20 лет обычно уменьшается (а не увеличивается с возрастом, как это бывает при артрозах). И в отличие от артрозных болей сосудистые боли в коленях не сопровождаются уменьшением подвижности коленных суставов.
Болевые ощущения обычно симметричные, т. е. одинаково сильно выражены в правом и левом колене; возникают при перемене погоды, на холоде, при простудах и после физической нагрузки. В такие моменты страдающие люди жалуются, что у них «крутит колени». В большинстве случаев сосудистые боли в коленях легко устраняются втиранием согревающих мазей, массажем и самомассажем (энергичным растиранием коленей) или приемом сосудорасширяющих препаратов. Специальной терапии при этом состоянии не требуется.
6. Воспаление коленных сухожилий — периартрит сумки «гусиной лапки»
Воспаление коленных сухожилий (периартрит «гусиной лапки») — примерно 10—15 % от числа обратившихся по поводу болей в коленях. Болеют в основном женщины, чаще всего в возрасте старше 40 лет. Боли обычно возникают при ходьбе вниз по лестнице или при ношении тяжестей, тяжелых сумок. При спокойной ходьбе по ровной поверхности болевые ощущения бывают крайне редко.
Боль, вызванная периартритом, не распространяется на все колено. Она сосредоточивается исключительно на внутренней поверхности коленей, примерно на 3—4 см ниже той точки, в которой колени соприкоснутся, если свести ноги вместе. И в отличие от артроза, артрита и менископатии при периартрите сумки «гусиной лапки» не бывает ограничения подвижности колена, нога сгибается и разгибается в колене как положено, в полном объеме; коленка не меняет свой формы, не опухает и не деформируется.
www.evdokimenko.ru
Как вести себя при острых болях?
При острых болевых ощущениях в коленных суставах нужно придерживаться простейших правил, которые помогут смягчить симптоматику:
- Важно уменьшить или исключить нагрузки на колени.
- Можно наложить плотную повязку на колено или использовать эластичный бинт.
- Если доктор разрешит, можно делать разогревающие компрессы, делать растирания и использовать согревающие мази.
- Осторожно принимайте препараты, предназначенные для снятия воспаления.
- Перед любыми физическими нагрузками разминайтесь, чтобы избежать острых болей в коленях.

Как лечить резкие боли?
Не откладывайте визит к доктору при острых болях в коленях, когда:
- боль долго не отступает;
- интенсивность болевых ощущений нарастает;
- боль появилась не после травмы, а внезапно и без явных причин;
- колено опухло, покраснело и болит;
- изменилась чувствительность в пораженных местах;
- колено деформировалось и это заметно со стороны.
В зависимости от первопричины резких болей в коленных суставах, врач прибегает к определенным действиям:
- Снижение физической активности (иногда врачи накладывают фиксирующую повязку, которая поддерживает колено) или полное ее исключение (иногда нужно стационарное лечение).
- Применение бандажа или эластичных бинтов для стабилизации состояния сустава.
- Лечение при помощи компрессов. Врачи рекомендуют согревающие компрессы и мази, чтобы улучшить микроциркуляцию крови в пораженном месте. В некоторых случаях при резких болях в коленях требуются холодные компрессы, но процедура должна быть недолгой – не более 15 минут.
- Применение медикаментов для устранения воспалений в коленях. Это может быть комплекс противовоспалительных препаратов, а после травм нужны восстанавливающие средства.
- В серьезных ситуациях острую боль в суставе после травмы можно вылечить только операцией.
- Для облегчения симптомов врачи рекомендуют ЛФК.
Среди наиболее популярных противовоспалительных нестероидных препаратов, применяемых врачами для лечения острых болей в коленях, выделят Кетанол, Мовалис, Ибупрофен и Диклофенак.
www.sportobzor.ru
